- News
- 0 likes
- 7763 views
- 0 comments

Related products
centrifugeren
DERMOAROMA
100401
€ 1.999,00
Gecertificeerd medisch hulpmiddel van Klasse IIa – speciaal ontworpen voor PRF- en PRP-therapieën.
Maximale snelheid van 4500 RPM en RCF tot 2490 x g voor nauwkeurige en veilige bloedbereiding.
Stille werking met slechts 56 dB – ideaal voor rustige omgevingen in klinieken en praktijken.
Gebruiksvriendelijke bediening met vooraf ingestelde programma's...
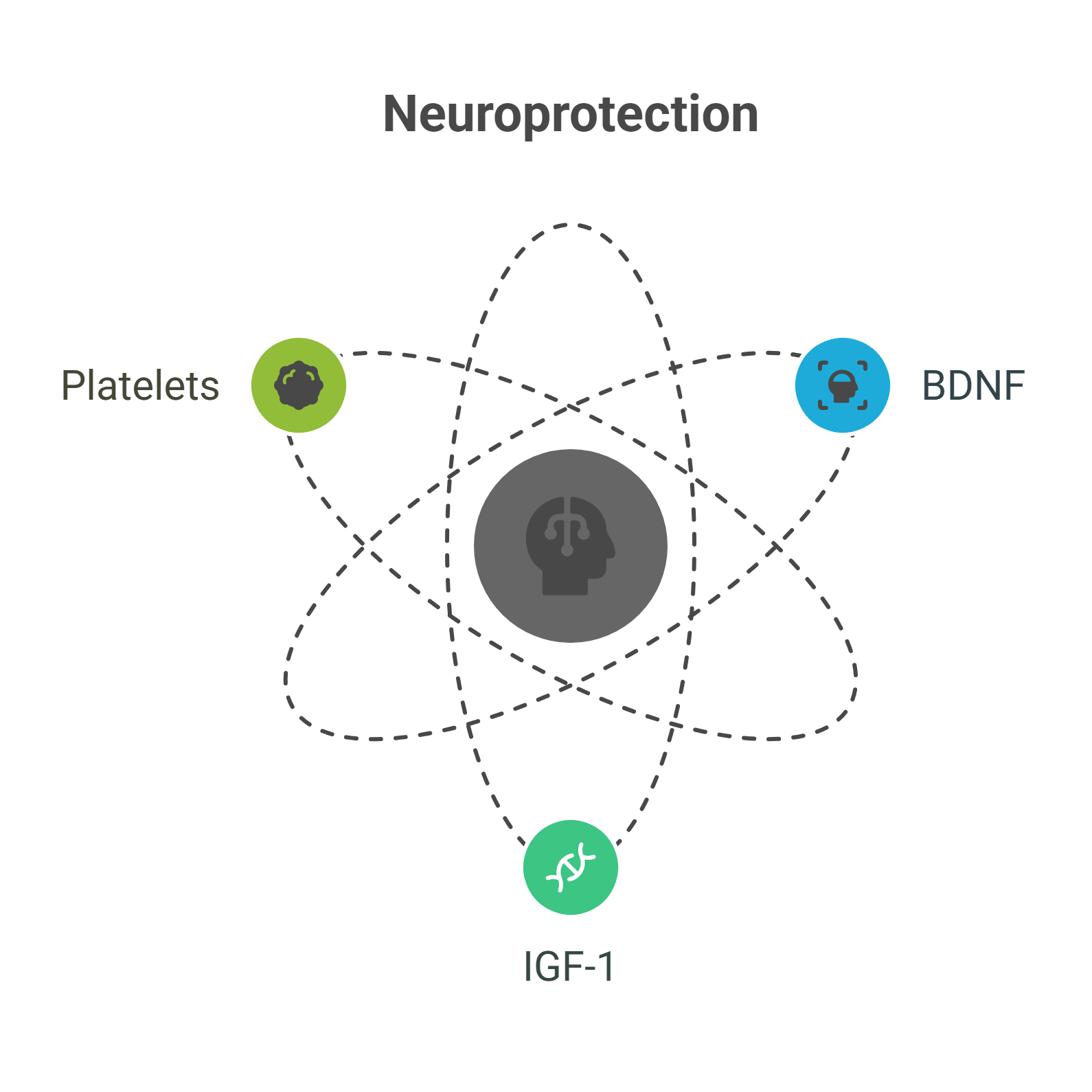
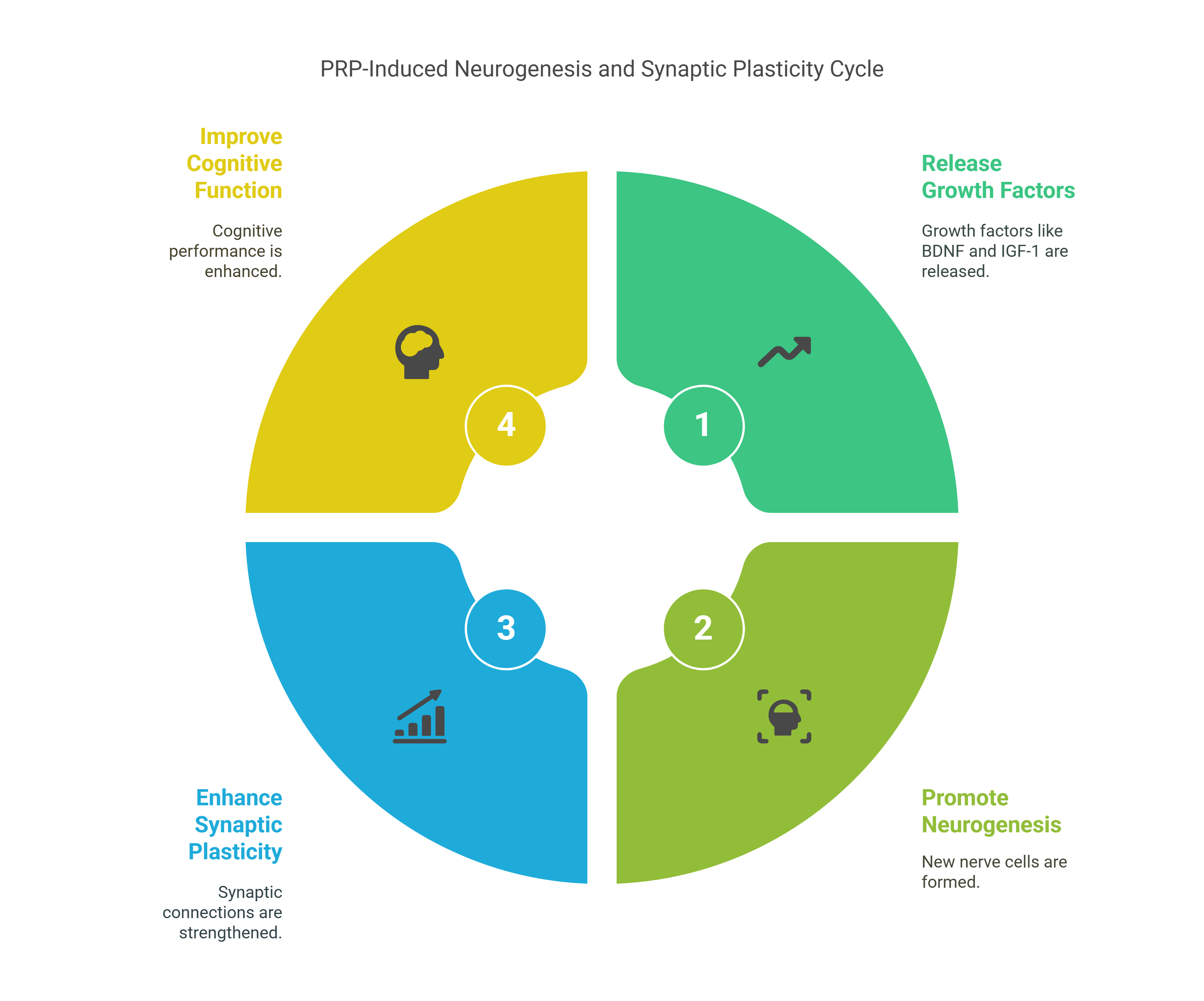
PRP
PRP-buizen | Vi PRP-PRO | met anticoagulans PU 10 stuks
PRPMED Professional Cosmetic Treatments
100101
€ 131,00
VI PRP-PRO | PRP Buis – De Revolutie in Plasma Behandeling
De VI PRP-PRO buis van glas biedt een moderne oplossing voor de productie van bloedplaatjesrijk plasma (PRP) en zorgt voor extra stabiliteit en betrouwbaarheid in de behandeling door het glasmateriaal. Ontwikkeld met innovatieve technologie en CE-gecertificeerd (0425-MED-004180-00), garandeert...











Comments (0)